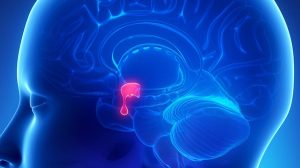
A hipófise é uma glândula endócrina tão pequena quanto uma ervilha e se localiza na base do...
Mês: Janeiro 2019
nov 2, 2017 Resumo – Valores de Referência Exames Complementares Por Rafael Kader emEstudos Bioquímica Sanguínea Sódio:...
– Até aquele momento, eu não tinha parado para conversar sobre isso nem com a minha mãe....
Pergunta : Gabriel ( Universidade Federal do Rio de Janeiro ) Bom dia, Dr. Mario. Eu sou...
A disfunção erétil é a incapacidade de obter e manter uma ereção firme o suficiente para o...
A incapacidade de ficar sozinho, uma dependência sufocante dos outros, a insegurança, nenhuma responsabilidade pessoal, o medo obsessivo...
Pergunta : Gabriel ( Universidade de Alfenas – MG ) Gostaria de saber como é a carreira...
Pergunta : Yan ( Faculdade de Medicina de Petrópolis ) Olá, doutor. Minha reflexão é a seguinte:...
O Transtorno de Personalidade Narcisista, ou simplesmente narcisismo, é classificado pelo DSM-5, o catálogo de transtornos mentais,...